ヘリコバクター・ピロリ菌は胃の粘液中に生息しています。この菌は、ウレアーゼという酵素を出し、尿素をアンモニアと炭酸ガスに変えています。このアルカリ性のアンモニアで強力な酸である胃酸を中和して、胃の中に住むことが可能になった菌で、1980年前後にオーストラリアで発見されました。この発見により、2005年にウォーレンとマーシャルはノーベル賞を受賞しています
中高年に感染率が高く、特に胃潰瘍、十二指腸潰瘍、慢性胃炎の患者さんの感染が多く、十二指腸潰瘍の患者さんでは、ほとんどが感染者と言われています。感染経路は経口感染と考えられ、発展途上国で感染率が高いことから、水を介した感染が疑われ、衛生環境と関係すると考えられています。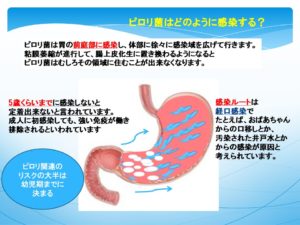
口腔内や糞便中にも抗原が見つかるため、母親から子への口移しや、糞便の一部の経口摂取が原因と考えられています。成人になって初感染をしても、持続感染はしないと考えられ(最近はそうでもない例も報告されますが)、幼児の頃、特に5歳までの感染が持続感染につながるといわれています。井戸水なども、経路と考えられており、小さい頃に井戸水で育った人には感染率が高いと言われています。
この菌は、慢性胃炎、胃・十二指腸潰瘍、胃ポリープ(過形成ポリープ)、さらには胃がんや胃のリンパ腫にも深くかかわっていると考えられています。また、一部の湿疹や、血小板減少症や、鉄欠乏性貧血にも関与しているといわれています。胃がんに関してはプロモーター(促進因子)として働くだけなく、ピロリ菌がⅣ型分泌機構を介して、CagAという蛋白質を胃の細胞内に注入して、発がんを引き起こす事が判っており、日本人はこのCagA陽性のピロリ菌が多いと言われています。
胃がん、胃潰瘍とヘリコバクター・ピロリ菌の関係は認められたものの、高い感染率にもかかわらず、一部の人にしか発症しない理由に関しては、発がん物質の摂取の有無や、宿主の遺伝子などの因子が関与していると考えられています。
平成25年2月21日に保険の適応の拡大があり、ピロリ感染胃炎の検査および除菌が保険適応になりました。それまでは胃潰瘍や十二指腸潰瘍などの一部の疾患にしか認められておりませんでした。
これにより、胃カメラ(上部消化管内視鏡検査)を施行する事を前提に、すべてのピロリ菌感染症に対し、健康保険にて、検査と除菌が可能になりました。診療診療のルールは下のようになっています(令和4年4月現在)、また,地域における対策型検診にピロリ菌の抗体が用いられるようになってきており、ようやく、自治体も動き始めています。ピロリとその病原性は消化器の医師なら、20年前には皆さん判っていたことでしょうから、ちょっと遅いンじゃねという気持ちもあります。
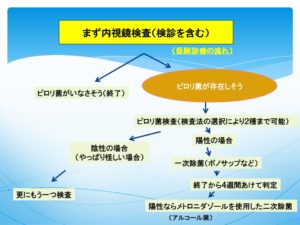
さて、ピロリ菌の診断の方法は6つあります。抗体法以外は全て生きたピロリ菌を診断しますが、抗体法は現在感染していなくても基準値を上回る場合もありますし、感染していても基準値を下回る場合もあります。これが、かなリ現場に混乱を招いていますが、それは別のページで説明します。

実は、ピロリ菌の診断は6つだけではありません。7つめ、というより保険診断の最初、内視鏡所見が最も大事です。きちんと所見を読めて、診断出来る目が大事です。
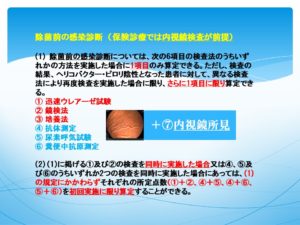
抗体と内視鏡所見だけからだけではピロリ菌の診断は実はかなり難しい。特に感染初期と、除菌後と現感染を区別するのは難しく、現感染が見逃されて除菌されなかったり、既に除菌されているのに除菌療法が施行されたりしています。これが難しいということを知っているドクターの内視鏡検査を受けて下さい。とにかく、ピロリ菌感染は判った時点で放置しないことが大事です。 令和4年5月1日 加藤徹哉

ピロリ抗体の問題は、2014年ごろからクローズアップされていますが、現場に大変混乱を起こしています。
問題があると知っているドクターは良いのですが、皆さん忙しくて、きちんと話せる人も多くないので、多くの人が理解できなまま、色々な検診に粘膜萎縮を反映するペプシノゲン法と共に使われ始めています。ただ、ピロリ菌が減って胃癌が激減しているのも事実です。詳細はわからなくてもとにかく実践する事が大事ですね。